Schritt 5: Zeugungsfähigkeit
Neben der Gesundheitsfrage sollte die Zeugungsfähigkeit bzw. Fruchtbarkeit von beiden beteiligten Personen im Vorfeld abgeklärt werden.
Klärung der Zeugungsfähigkeit des Mannes:
Die Durchführung eines Spermiogramms (Samenanalyse) ist in jedem Fall sinnvoll. Es wird analysiert, ob eine Schwangerschaft überhaupt möglich ist. Die Untersuchung kann bei einem Facharzt oder einer Fachärztin (Urologe/Androloge) oder in der Praxis eines Kinderwunschzentrums durchgeführt werden. Da die Spermienqualität schwanken kann, werden die Untersuchungen mindestens zweimal durchgeführt. Die Kostenübernahme erfolgt i.d.R. durch die Krankenkasse. Dennoch ist es ratsam die Kostenübernahme mit der Krankenkasse abzuklären. Die Kosten liegen zwischen 60-90€.
Folgende Faktoren werden bei einer Samenanalyse geprüft:
- Spermiendichte
- Spermienform
- Beweglichkeit der Spermien
Umso fortgeschrittener das Alter des Mannes, desto langsamer und weniger werden die Spermien.
Ablauf:
Um eine ausreichende Aussagekraft zu gewährleisten, wird das Sperma nach drei- bis fünftägiger Enthaltsamkeit mittels Masturbation gewonnen, eine Enthaltsamkeit darüber hinaus verbessert das Resultat nur unwesentlich. Je nach der Entfernung zum Arzt oder zur Ärztin, kann das Sperma zu Hause gewonnen werden, was für den ein oder anderen eine Erleichterung darstellen kann. Bitte kläre dies vorher mit dem Arzt oder der Ärztin ab. Denn du benötigst hierzu ein steriles Gefäß, das du entweder von der Arztpraxis bekommst oder dir selbst in der Apotheke besorgst. Die laboranalytische Untersuchung beginnt nach der Verflüssigung des Spermas, die in der Regel nach circa 15–30 Minuten einsetzt. Im Mittelpunkt steht die mikroskopische Beurteilung der Samenzellen mit Hinblick auf ihre Konzentration, Beweglichkeit und Form.
Zur Beurteilung des Spermiogramms werden die Richtwerte der WHO herangezogen:
Die Normwerte der WHO werden immer wieder neu angepasst, da sich die Spermienqualität besonders in den Industrieländern in den letzten Jahrzehnten kontinuierlich verschlechtert hat.
Was können Männer zur Verbesserung der Spermienqualität tun?
Die Spermienqualität beeinflusst das zu wählende Verfahren der künstlichen Befruchtung. Unterschreitet die Qualität der Spermien bestimmte Werte, gibt es beispielsweise auch höhere Bezuschussungen bei der Behandlung durch die Krankenkassen bzw. Versicherungen. Der Mann selbst, kann die Spermienqualität durch seine Lebensweise positiv beeinflussen.
Klärung der Zeugungsfähigkeit der Frau:
Es gibt eine Reihe von unterschiedlichen Untersuchungsmöglichkeiten. Im Normalfall werden diese regelmäßig beim Frauenarzt oder bei der Frauenärztin durchgeführt. Die Fruchtbarkeitsuntersuchung wird i.d.R. vom Frauenarzt, Frauenärztin oder Reproduktionsmediziner:in ausgeführt.
Folgende Untersuchungsvarianten gibt es:
- Körperliche Untersuchung und Ultraschall (Feststellung von Auffälligkeiten an Gebärmutter, der Eileiter und der Eierstöcke)
- Zyklusmonitoring
- Bluttest (Hormonuntersuchung)
- Spezielle Ultraschalluntersuchungen (Untersuchung der Eileiterdurchgängigkeit)
- Infektionsdiagnostik
Umso fortgeschrittener das Alter der Frau, desto weniger Eizellen sind vorhanden.
Die Fruchtbarkeit der Frau sollte immer individuell betrachtet werden, dennoch geben Durchschnittswerte zur Fruchtbarkeit, Anhaltspunkte zur eigenen Fruchtbarkeit.
Eine Frau ist durchschnittlich 33 Jahre fruchtbar
Es gibt im Durchschnitt 400 Eisprünge im Leben einer Frau
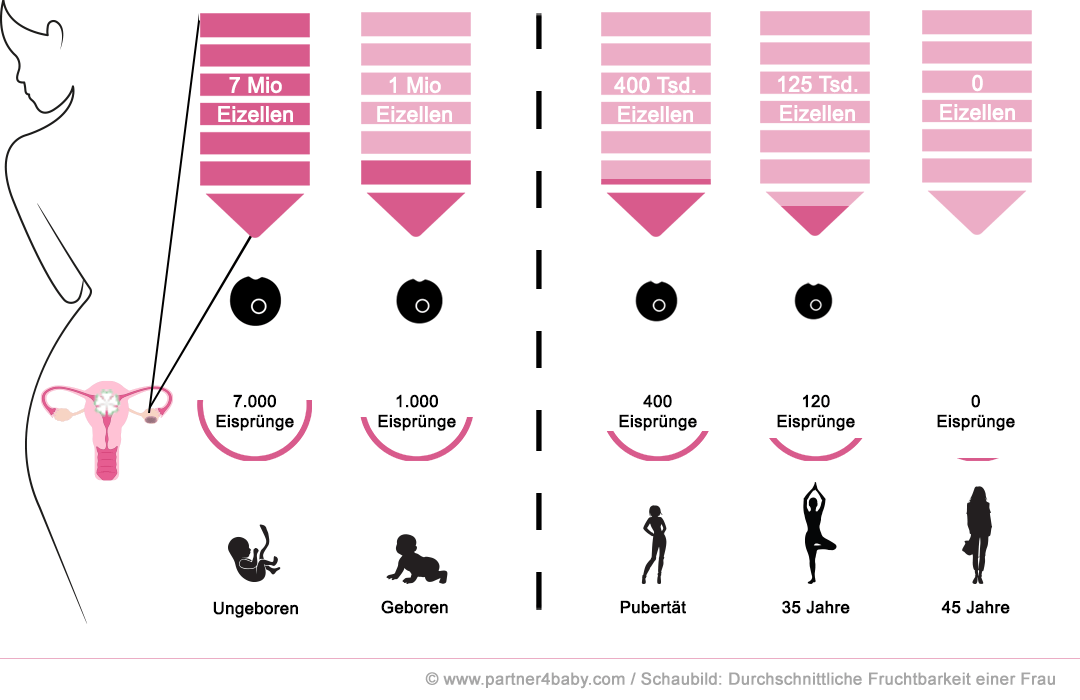
Vergleichbar mit einem Vorratssilo verfügt ein weiblicher Embryo über 7.000.000 Eizellen in den Eierstöcken (Ovarien). Pro Eisprung werden rund 1.000 Eizellen verbraucht. Theoretisch wären damit 7.000 Eisprünge möglich. Bereits bei der Geburt verringert sich die Anzahl auf „nur“ noch 1.000.000 Eizellen. Die relevante Betrachtung der Fruchtbarkeit beginnt mit dem Einsetzen des monatlichen Zyklus in der Pubertät.
Der „Eizellenvorrat“ beträgt zu diesem Zeitpunkt eine sogenannte ovarielle Reserve über 400.000 Stück. Daraus ergeben sich bei einem durchschnittlichen Verbrauch von 1.000 Eizellen pro Eisprung rund 400 Eisprünge im Leben einer Frau. Bei 12 Eisprüngen pro Jahr ergeben sich theoretisch (400 Eisprünge geteilt durch 12 Monate) 33 1/3 fruchtbare Jahre.
Ab dem 30. Lebensjahr kommt es immer wieder zu Zyklen ohne Eisprung. Dabei handelt es sich um sogenannte „taube Zyklen“, die sich bis zum 35. Lebensjahr auf 3 bis 5 und um das 40. Lebensjahr auf bis zu 7 erhöhen können. Die weibliche Fruchtbarkeit erlischt i.d.R. im Alter von 50 Jahren.
Beachte hierbei, dass es sich bei der Darstellung um durchschnittliche Werte handelt, die dir Anhaltspunkte liefern soll. So gibt es Frauen, deren Vorrat an Eizellen mit Mitte 30 schon erschöpft ist und über 40-jährige, die noch Jahre fruchtbar sind.
Für die Bestimmung der eigenen Fruchtbarkeit ist eine individuelle Betrachtung erforderlich.
„Wie viel Zeit bleibt mir noch?“
Mit der Hormon- und Ultraschalluntersuchung kann die Eizellreserve im Eierstock bestimmt werden. Damit kann geprüft werden, wie viele Eizellen potenziell noch vorhanden bzw. fruchtbare Zyklen noch zu erwarten sind. Bei der Hormonuntersuchung wird u.a. nach dem sogenannten Anti-Müller-Hormon (AMH) gesucht. Es ist ein Hormon, das aus Follikeln (Hülle der reifenden Eizelle) in den Eierstöcken gebildet wird und im Blut nachgewiesen werden kann.
Das Ergebnis des Fruchtbarkeitstests zeigt, ob die Eierstockreserve dem Alter der Frau entspricht. Am 5. Oder 6. Zyklustag findet die Untersuchung statt. Über den Ultraschall wird die Anzahl der Follikel, sowie die Größe und auch das Bindegewebe der Eierstöcke (Ovarien) untersucht. Das Bindegewebe gilt als Anhaltspunkt für den zur Verfügung stehenden Platz für die Eibläschen.
Ein Fruchtbarkeitstest mit AMH-Untersuchung und Ultraschall kann bei den meisten Frauenärzten oder Frauärztinnen durchgeführt werden.
Wenn sich eine erhöhte Wahrscheinlichkeit für eine frühe Unfruchtbarkeit ergibt, dann können Eizellen auch eingefroren und zu einem späteren Zeitpunkt künstlich befruchtet werden. Diese Möglichkeit nennt sich Kryokonservierung.
